1) Les personnes préhistoriques ont eu besoin de chirurgie comme un trou dans la tête
En 1865, l'archéologue américain Ephraim George Squier quitte Cuzco, au Pérou, en possession d'un ancien crâne mexicain que lui a donné un collectionneur. L'artefact allait déclencher un débat dans les milieux médicaux des deux côtés de l'Atlantique.
Datant de 1400-1530 avant J-C, le crâne avait un trou rectangulaire dans son lobe frontal. Squier a partagé la découverte avec l'Académie de médecine de New York et avec le neuroscientifique français Paul Broca, qui a montré que le trou avait été délibérément fait alors que la personne était encore en vie.
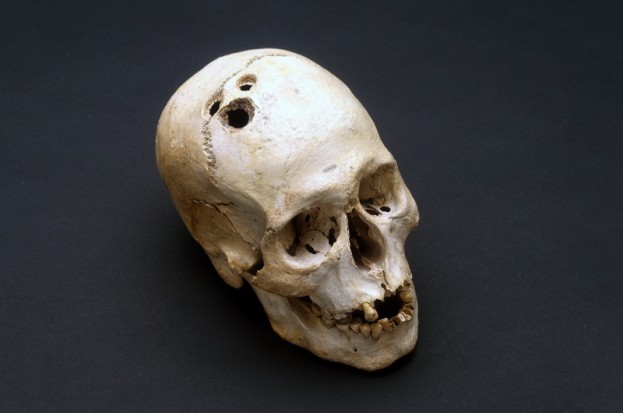
Des exemples de cette pratique antique - la trépanation - ont depuis été trouvés dans le monde entier, remontant jusqu'à 10 000 avant J-C. Il semble s'être développé de façon indépendante dans de nombreuses cultures et, par conséquent, il existe des preuves de diverses méthodes: en grattant le crâne avec un silex aigu; en perçant un cercle de trous et tirant sur le disque résultant; ou en créant une forme 'hashtag' de rainures et en enlevant le milieu.
Mais pourquoi les gens feraient-ils cela? Broca a spéculé qu'ils essayaient de laisser les mauvais esprits s'échapper du corps. C'est une théorie qui reste populaire aujourd'hui, mais nous devrions être conscients qu'il était plutôt adapté aux anthropologues blancs du XIXe siècle à voir les cultures autochtones comme scientifiquement inférieurs.
Il est également possible que le trépanage soit un moyen pratique de traiter les fractures (les anciens Grecs l'utilisaient certainement de cette façon). Les blessures à la tête étant une conséquence familière d'un conflit ou d'un accident, les praticiens ont pu observer le cours de l'infection et se rendre compte que l'os mort finirait par se désintégrer (si le patient ne mourait pas). Supprimer ces fragments manuellement aurait valu la peine d'essayer. Nous ne pouvons pas demander aux communautés anciennes pourquoi elles ont fait des trous dans les têtes, mais leur raison d'être aurait pu être moins barbare qu'au début.
2) Les spécialistes médicaux égyptiens anciens comprenaient le 'berger de l'anus'
La magie, la religion et la science rationnelle se mêlaient sans contradiction à la thérapie égyptienne ancienne. Une personne malade pouvait consulter un docteur (appelé swnw), un magicien ou un prêtre - ou tous les trois s'ils le voulaient. Un pratiquant peut être à la fois prêtre et médecin, guérir par une combinaison de médicaments, incantations et prières.
Le système de médecine de l'Egypte a été le premier à être établi par écrit, mais son histoire est demeurée obscure jusqu'à ce que les hiéroglyphes aient commencé à être décodés au début du 19e siècle. Depuis lors, les papyrus et les représentations dans les tombeaux ont montré que les médecins avaient une connaissance approfondie de la maladie et une riche pharmacopée des herbes, des produits animaux et des minéraux. Les ordonnances ont été préparées selon des recettes précises qui comprenaient de longues listes d'ingrédients et leurs mesures, et a pris de nombreuses formes, y compris les pilules, les onguents, les inhalations et les lavements.
Un médecin particulièrement compétent dans l'administration de ces lavements était Irenakhty, qui a vécu dans approximativement 2150 avant J-C. Il était médecin au palais royal et (parmi plusieurs autres titres) tenait la position de neru pehut - berger de l'anus. Son expertise proctologique n'était pas unique: son prédécesseur, Khuy, était un autre gardien anal, qui a combiné le rôle avec ses compétences de dentiste pour s'assurer que les deux extrémités du canal alimentaire du pharaon restaient en état de pointe.

3) Les chirurgiens plasticiens ont longtemps été en mesure d'offrir de nouveaux nez pour les vieux
La perte d'un nez - que ce soit le résultat de la punition, la malchance à l'épée ou la maladie - a historiquement conduit les chirurgiens à essayer de restaurer les caractéristiques du patient et la dignité.
Le chirurgien indien Sushruta (c600 av. J.-C.) a utilisé un modèle de feuille végétale pour disséquer un lambeau de la peau de la joue du patient, le laissant attaché par une bande appelée pédicule. En la tordant pour que la surface de la plaie reste vers le bas, Sushruta la suture à la place du nez manquant et fixe de petits tubes de roseau pour agir comme des narines.
Des procédures similaires ont refait surface en Italie de la Renaissance, lorsque les familles chirurgicales Brancas et Vianeos ont développé des méthodes pour créer un nouveau nez de la peau du bras d'un patient. Il valait la peine de ces pratiquants, tout en gardant les détails secrets pour éviter la concurrence. En 1597, Gaspare Tagliacozzi, professeur d'anatomie à Bologne, a lancé la reconstruction nasale en publiant De Curtorum Chirurgia per Insitionem, qui visait à décrire scientifiquement la rhinoplastie et à éduquer d'autres chirurgiens à ce sujet.
L'opération de Tagliacozzi consistait à faire des incisions parallèles dans la peau du haut du bras et à dessiner une veste de lin sous la chair. Après environ 14 jours, il a coupé le rabat à une extrémité; Un autre 14 jours a permis au mâle de mûrir et il l'a greffé ensuite dans la cavité nasale du patient, en utilisant un système de bandages pour maintenir le bras et le visage ensemble. Après une autre quinzaine, il a séparé le bras du nez (beaucoup au soulagement du patient) et a formé le greffon en conséquence. Mais après la mort de Tagliacozzi en 1599, l'opération n'a pas réussi à se généraliser. Ce n'est qu'à la fin du XVIIIe siècle que les chirurgiens européens se sont aperçus que de nouveaux nez étaient encore créés en Inde.

En 1794, une lettre adressée à The Gentleman's Magazine parlait d'un cow-boy indien appelé Cowasjee, capturé par le sultan et puni comme traître en ayant coupé son nez et une main. Un chirurgien Mahratta anonyme a habilement moulé un nouveau nez de la peau du front de Cowasjee. Le chirurgien britannique Joseph Constantine Carpue s'est appuyé sur ces rapports pour commencer les reconstructions nasales en 1814; Son travail a relancé l'intérêt pour la rhinoplastie et a aidé les chirurgiens occidentaux à rattraper leurs homologues indiens.
4) Fumer était bon pour vous
Les mots «cigarettes» et «santé» sont maintenant des partenaires improbables. Les cigarettes médicales du XIXe siècle pour l'asthme, cependant, faisaient partie d'une longue histoire de la thérapie par inhalation qui se poursuit dans les inhalateurs d'aujourd'hui.
Idées sur les causes de l'asthme a changé au cours des siècles, de sorte que l'inhalation de fumée à base de plantes est tombé en faveur et en défaveur en fonction de la théorie dominante. À la fin du 18ème siècle, cependant, l'asthme était interprété comme une maladie «nerveuse» causée par des spasmes des bronches. Dans cet environnement médical réceptif est venu la plante datura stramonium, ou épine-pomme. Déjà connu aux États-Unis, les gens en Grande-Bretagne ont commencé à fumer entre 1802 et 1810, après un remède similaire, datura ferox, a été ramené par un médecin de la Compagnie des Indes orientales. Joseph Toulmin, un chirurgien de Hackney, a substitué le datura stramonium plus facile à obtenir, gagnant le soulagement de son propre asthme. La parole se répand rapidement sur le nouveau remède.
Au début, le stramonium était fumé dans les tuyaux de tabac ordinaire. Il a été possible de se développer soi-même et de sécher les racines et les tiges (mais pas les feuilles, qui ont un effet narcotique dangereux). Vers le milieu du 19ème siècle, fumer était socialement acceptable et toujours plus facile avec l'introduction des cigares, puis des cigarettes (et des allumettes). Les marques commerciales de cigarettes de stramonium convenaient parfaitement dans ce contexte et n'étaient pas considérées comme un remède de charlatan - les médecins les ont recommandées comme une manière commode d'inhaler le médicament.

Au début du XXe siècle, le modèle spasmodique de l'asthme a fait place au concept d'inflammation allergique, ce qui a rendu le tabagisme moins approprié. En même temps, de nouveaux médicaments comme l'éphédrine ont fourni une alternative au stramonium potentiellement hallucinogène. Comme les dangers du tabagisme sont devenus plus évidents, les cigarettes médicamenteuses sont tombées en désaccord - mais, pendant un certain temps, le stramonium a joué un rôle important pour apporter un soulagement à ceux qui luttent pour respirer.
5) La première femme afro-américaine diplômée pendant la guerre de Sécession
En mai 1869, un médecin s'adressa à la réunion annuelle de la Société Anti-Esclavage de la New England. L'esclavage avait été aboli en 1865, et le médecin a exprimé de grands espoirs pour l'avenir pour les Noirs. Elle a également donné un avertissement préventif: «il faudrait un travail sérieux de la part de leurs amis pour leur garantir tous leurs droits.» L'orateur était Rebecca Crumpler, la première femme afro-américaine diplômé comme médecin. Elle a consacré sa carrière à l'amélioration de l'état de santé des Noirs vivant dans la pauvreté, en particulier des femmes et des enfants.
Crumpler est née Rebecca Davis à Christiana, Delaware, en 1831. Elle a épousé Wyatt Lee en 1852, s'établissant à Charlestown, Massachusetts. Là, elle a travaillé comme une infirmière pour les médecins locaux, et ces employeurs ont soutenu sa demande réussie à la New England Female Medical College. Son mari est mort de la tuberculose en 1863, mais elle a persisté avec ses études et a diplômé l'année suivante comme "docteur en médecine". Elle a brièvement pratiqué à Boston avant de voyager à St John au Nouveau-Brunswick, au Canada, où elle a épousé Arthur Crumpler en mai 1865. Elle est maintenant rappelée comme Rebecca Lee Crumpler, bien qu'elle ne semble pas avoir continué à utiliser le nom Lee après son deuxième mariage . Malheureusement, aucune photo identifiable d'elle n'a survécu.
Avec la guerre civile américaine, Crumpler est allé à Richmond, en Virginie, pour travailler pour le Bureau de Freedmen, une agence gouvernementale aidant les esclaves libérés et les blancs appauvris dans les anciens Etats confédérés. Malgré son diplôme, elle est répertoriée dans les dossiers comme «infirmière», recevant 10 $ par mois. Comme elle l'a expliqué plus tard, cependant, cette partie de sa carrière était le «véritable travail missionnaire» auquel elle se sentait appelée. Au service d'une population de 30 000 personnes noires émancipées de l'esclavage mais toujours victimes de discrimination violente, elle s'est concentrée sur l'aide aux familles les plus pauvres.
Son Livre des discours médicaux (1883), était l'une des premières publications médicales d'un écrivain afro-américain, et a spécifiquement parlé à un lectorat féminin. Crumpler s'est rendu compte que la connaissance est un pouvoir et que l'encouragement des femmes à être actives dans la protection de leur propre santé et celle de leurs enfants améliorerait leur vie dans un contexte difficile.
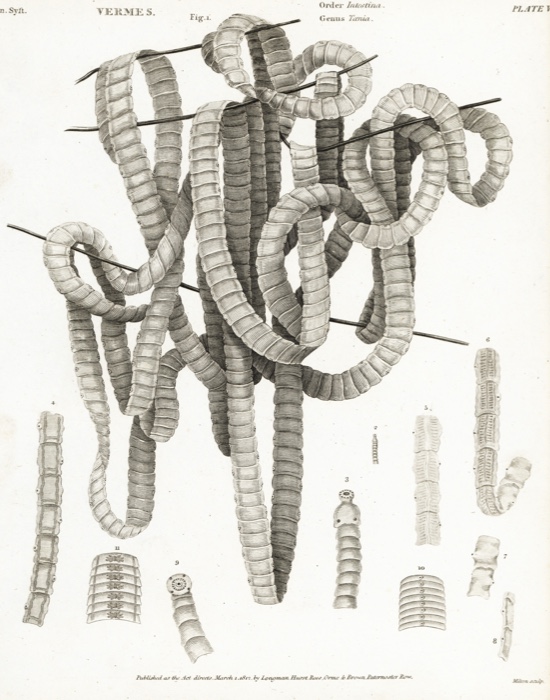
6) Le médecin de la ténia pourrait expulser vos passagers indésirables
Le ténia, taenia saginata, peut atteindre plus de 20 mètres de long dans les intestins humains. Comme c'est le cas avec son cousin plus court, mais plus méchant, le ténia du porc, il absorbe les nutriments du contenu du système digestif et peut survivre paisiblement pendant des années - à moins que son hôte décide de l'évincer.
À la fin du XIXe siècle et au début du XXe siècle, le ténia offrait une carrière profitable pour les médecins itinérants, qui voyagent de ville en ville, séparant les gens de leurs habitants intestinaux. Ces «spécialistes ténia» ne sont pas exactement une partie très fêtée de l'histoire de la médecine, mais leurs activités donnent un aperçu des options de soins de santé disponibles pour les communautés rurales.
Lorsqu'il est traité par un médecin de ver, vous devriez jeûner pendant un jour pour obtenir le ver de faim, puis prendre une cuillère à café de l'huile essentielle de fougère mâle dans une tasse de lait chaud. Après cela, vous vous coucherez quelques heures avant de prendre une ébauche d'huile de ricin, de térébenthine et d'huile de croton - cette dernière étant toxique et un laxatif drastique. On peut facilement imaginer les effets spectaculaires de ce mélange.
Certains spécialistes de ténia étaient des hommes de show, impressionnant les parieurs en affichant les vers conservés d'une longueur énorme. Ceux-ci étaient plus des faux faits à partir des entrailles animales qu'une chose vraie, ainsi le médecin de ver est devenu un caractère assez déraisonnable. Il a peu de chances d'être commémoré avec une statue en dehors d'un hôpital ou une biographie révérencielle détaillant sa quête désintéressée pour le progrès médical, mais il faisait partie de la variété colorée des fournisseurs de soins de santé à qui la personne moyenne pourrait tourner quand incapable de payer un médecin.
7) La peste et l'inégalité ont uni leurs forces au tournant du XXe siècle
Le mot «peste» semble intrinsèquement médiéval, mais la troisième pandémie de peste a terminé dans la mémoire vivante. Les pandémies précédentes avaient effacé indifféremment les populations, mais celle-ci affectait de façon disproportionnée les personnes vivant dans la pauvreté, mettant en évidence les inégalités mondiales en matière de santé qui se sont aggravées depuis.
La troisième pandémie a émergé en Chine dans les années 1850 et a traversé les frontières internationales au cours des années 1890. De Hong Kong en 1894, des rats infestés de puces porteuses de peste commencent à parcourir le monde sur des navires d'approvisionnement coloniaux, transportant leurs bactéries mortelles vers tous les continents habités.
La bactérie - Yersinia Pestis - a été isolée la même année (1894) par Alexandre Yersin et Kitasato Shibasaburō, qui l'ont trouvé indépendamment à quelques jours de l'autre. En 1898, Paul-Louis Simond établit des puces de rat comme vecteur ou émetteur. Alors que la maladie s'étendait aux ports internationaux, les responsables de la santé publique ont répondu par des programmes de quarantaine qui ont isolé les personnes suspectées en supposant que la maladie pouvait passer d'un humain à un autre.
Les mesures draconiennes du gouvernement britannique en Inde ont provoqué des troubles politiques; Aux États-Unis, les préjugés anti-asiatiques existants ont été alimentés par l'origine chinoise de la maladie. Lorsque la peste atteignit le Cap par l'Argentine en 1901, ses premières victimes furent des dockers noirs. Le gouvernement colonial de l'Afrique du Sud l'a utilisé comme prétexte pour retirer la population africaine du District Six, les forçant sous la garde armée à un endroit à l'extérieur de la ville à Uitvlugt (Ndabeni). La ségrégation, qui avait été régulièrement débattue sur des bases de santé apparentes pendant les deux décennies précédentes, a commencé sérieusement.
La troisième pandémie a tué environ 15 millions de personnes, la majorité en Inde et en Afrique. Le statut pandémique de la maladie a officiellement pris fin en 1959, mais la peste n'a jamais été éradiquée et, bien que yersinia pestis reste sensible à l'antibiotique streptomycine, des souches multirésistantes résistent parfois à la surface. Espérons que les futurs historiens n'auront pas à analyser une Quatrième pandémie de peste.